「先輩に報告したら、結局何が言いたいの?って怒られた…」
「報告しようとしたら頭が真っ白になって、何を言っているかわからなくなる…」
看護実習や現場での報告、こんな経験ない?実はこれ、あなただけやない。9割の看護学生・新人看護師が通る道なんやで。
でも大丈夫。型(フレームワーク)を使えば、誰でも的確な報告ができるようになるんやで!
この記事では、臨床現場で実際に使われている最強の報告フレームワーク「ISBARC(イズバーシー)」の使い方を、バイタルサインの読み方・呼吸音の判断方法と合わせてわかりやすく解説するわ!
実習前・国試前に読んでおいたら、報告に自信が持てるようになるで!

なぜ看護師の報告は難しいのか?報告が苦手な3つの理由
実習で初めて報告をしたとき、うまく話せなくて当然やねん。それには明確な理由があるんやで。

① 事実と主観が混ざってしまう
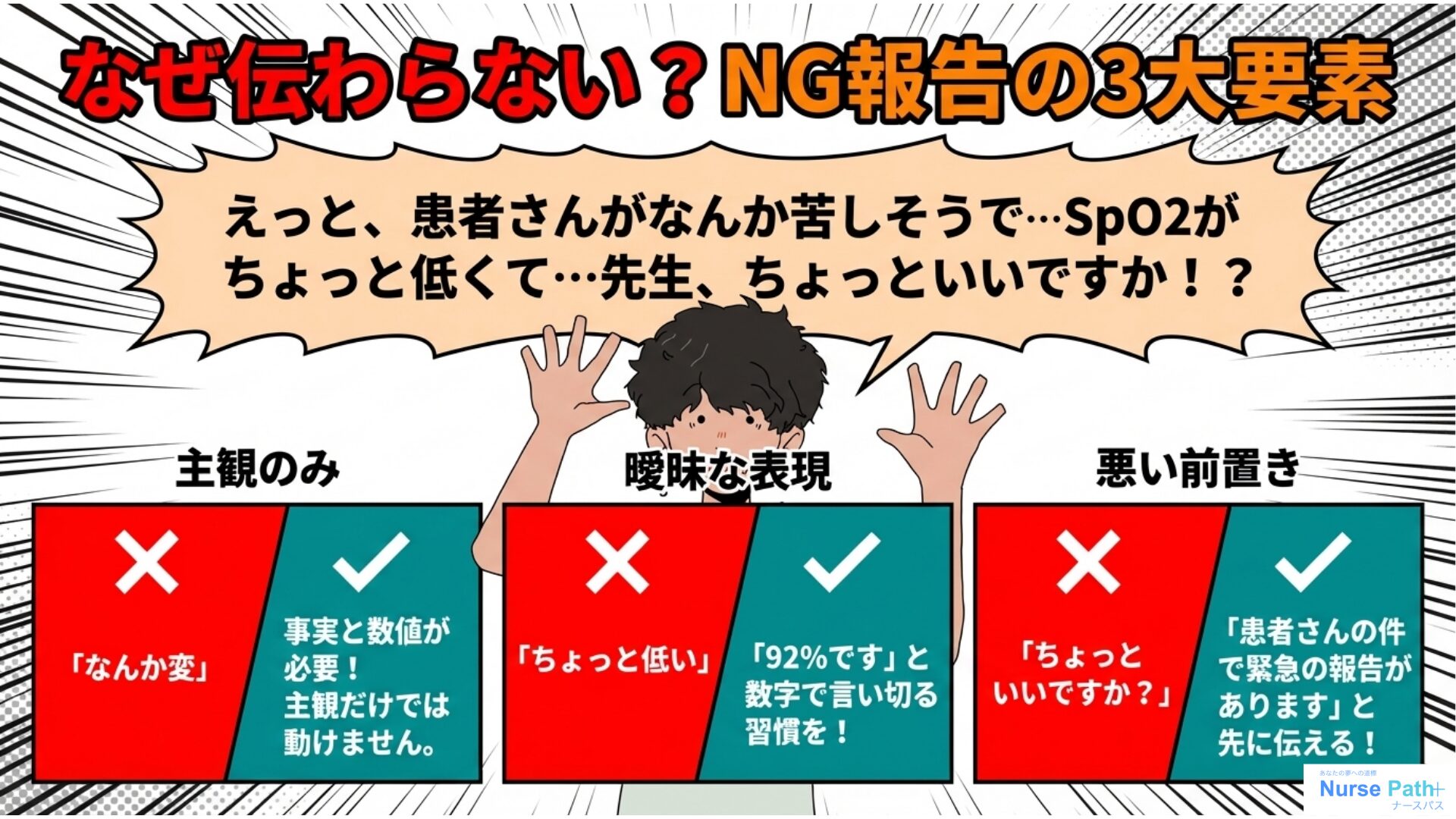
「患者さんがなんか苦しそうで、SpO₂がちょっと低くて…先生ちょっといいですか?」
こんな報告、頭の中でイメージできる?これが一番多いNG報告パターンやねん。
NG報告の三大要素
- 「なんか変」「ちょっと低い」など主観だけで話してしまっている
- 事実・数値がない(「SpO₂ 92%です」と明確に言い切らない)
- 最初に何を言いたいかが伝わらない(結論が最後)
医療現場では、主観だけでは動けないんやで。「ちょっと低い」じゃなくて「SpO₂ 92%です」とはっきり数値で言い切ること。それだけで報告の質がガラッと変わるねん。
② 情報が多すぎてまとめられない
バイタルサインを全部測って、患者さんの訴えを聞いて、カルテも確認して…情報が山ほどある状態で先輩に話そうとすると、どこから話していいかわからなくなるよね。
「関係ない情報もダラダラ言ってしまう」→「先輩に『で、何が言いたいの?』って怒られる」→「さらに自信を失う」という悪循環に入ってしまうんやで。
③ 自分のアセスメントを言う自信がない
「脳梗塞が疑われます」「出血のリスクが高いです」——こんなこと、自分なんかが言っていいのかな?って思ってない?
でも、これが命を救うきっかけになるんや。間違っていたって全然ええ。「自分が何を一番心配しているか」を伝えることの方が、ずっと大事やねん。

【ISBARC完全解説】誰でも的確に報告できる魔法のフレームワーク
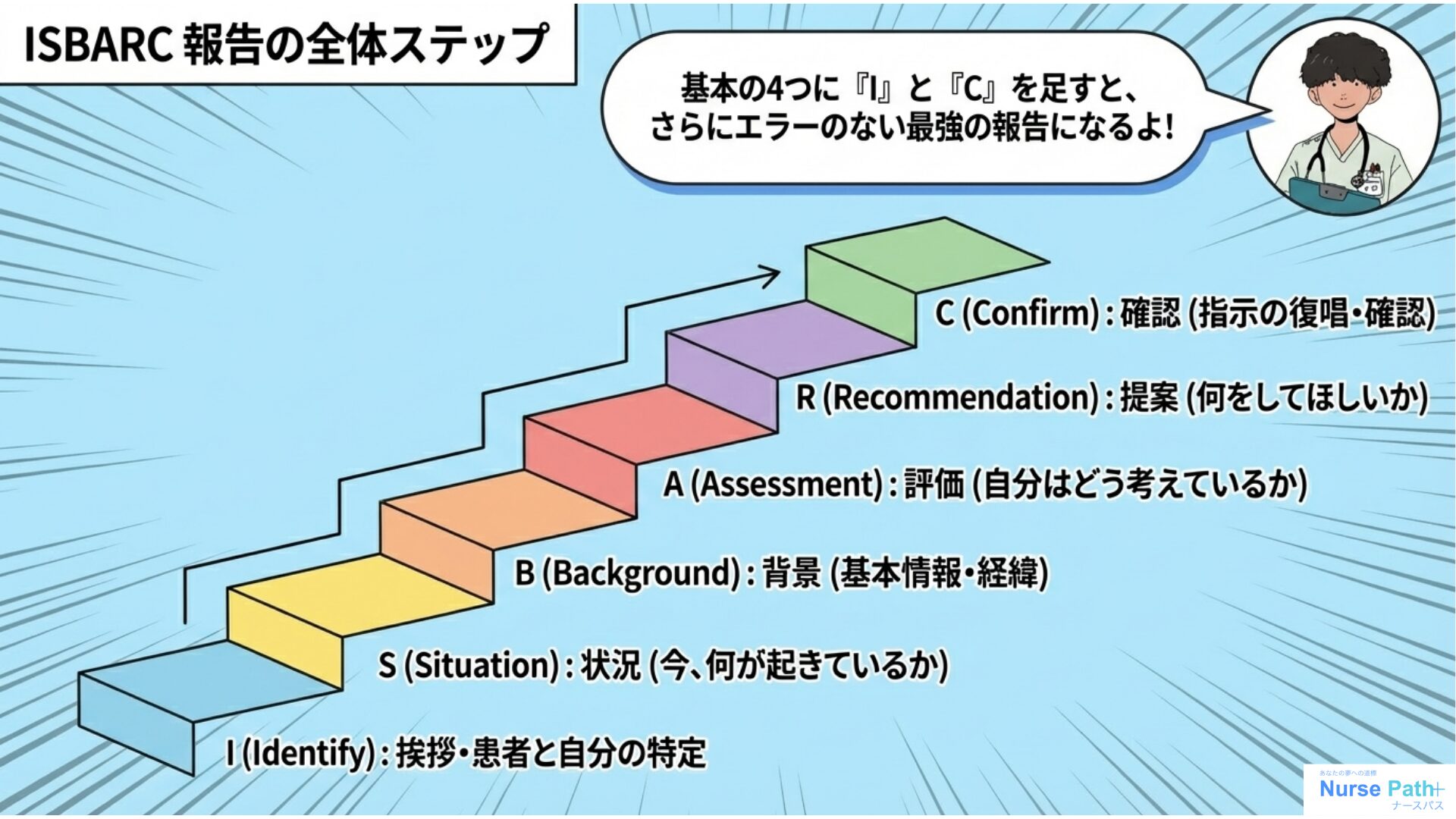
報告には型(テンプレート)がある。それが「ISBARC(イズバーシー)」やねん!
もともとは「SBAR(エスバー)」というフレームワークが医療現場のコミュニケーション標準化のために開発されたもの。それがさらに進化して、今はISBARCとして使われるようになったんやで。
ISBARCの6つのステップ一覧
| 文字 | 英語 | 意味 | 内容・ポイント |
|---|---|---|---|
| I | Introduction | 挨拶・自己紹介 | 「学生の○○です。〇号室・Aさんについて報告します」と誰が報告しているかを最初に伝える |
| S | Situation | 現在の状況 | 一番緊張している事実・数値をトップに持ってくる。バイタルサインの数値を明確に伝える |
| B | Background | 背景・基本情報 | 今の状況につながる過去の情報を簡潔に添える。入院理由・既往歴・現在の内服薬など。関係ない話はカット! |
| A | Assessment | 評価・推測 | 「脳梗塞が疑われます」など自分の評価・推測を伝える。間違っていい!何を一番心配しているかを伝えることが大事 |
| R | Recommendation | 提案・依頼 | 「すぐに診察をお願いできますか?」など医師・先輩に何をしてほしいかを伝える |
| C | Confirmation | 確認・復唱 | もらった指示を必ず復唱して確認する。「MRIですね、承知しました」 |
【実例】ISBARCで脳梗塞疑い患者の報告をしてみよう
実際にISBARCを使った報告例を見てみよう!
📋 ISBARC 報告例(脳梗塞疑い)
| 【I】 | 学生の○○です。内視鏡検査のため入院中のAさんについて報告します。 |
| 【S】 | ベッドサイドでぼーっとしており、意識レベルはJCS Ⅰ-3です。意識障害・右半身麻痺があります。 |
| 【B】 | 心房細動の既往があり、ワーファリンを内服していましたが、検査のため1週間前から休薬しています。 |
| 【A】 | 脳梗塞が疑われます。 |
| 【R】 | すぐに診察をお願いできますか? |
| 【C】 | 「MRIですね、承知しました」(指示を復唱する) |

場面別・ISBARCの使い方のポイント
ISBARCはすべての場面で全部使うわけやないで。場面によって使い分けることが大事やねん。
| 場面 | 使うステップ | ポイント |
|---|---|---|
| 実習学生の報告 | I〜C 全部 | すべてのステップを練習として使う。バイタルサインも全項目報告してOK |
| 通常時(看護師) | S〜R 中心 | 異常値・変化点を中心に報告。関係ない情報はカット |
| 急変時 | S・A・R の3つ | 「今何が起きているか」「こう疑っている」「どう動いてほしいか」を素早く伝える。Bは省略OK |
| 手術室(オペ中) | S・A が中心 | 「血圧が下がってきました」「出血リスクが高いです」など現在の状況とアセスメントを簡潔に |
ポイントまとめ
- NG報告の共通点は「主観のみ・数値なし・結論が後回し」の3つ
- ISBARCは I(挨拶)→ S(状況)→ B(背景)→ A(評価)→ R(提案)→ C(確認)の順
- Sのコツは「一番緊張している事実・数値をトップに持ってくる」こと
- Aのアセスメントは間違えていい。「自分が何を心配しているか」を伝えることが命を救う
- 急変時はS・A・R の3つだけでもOK


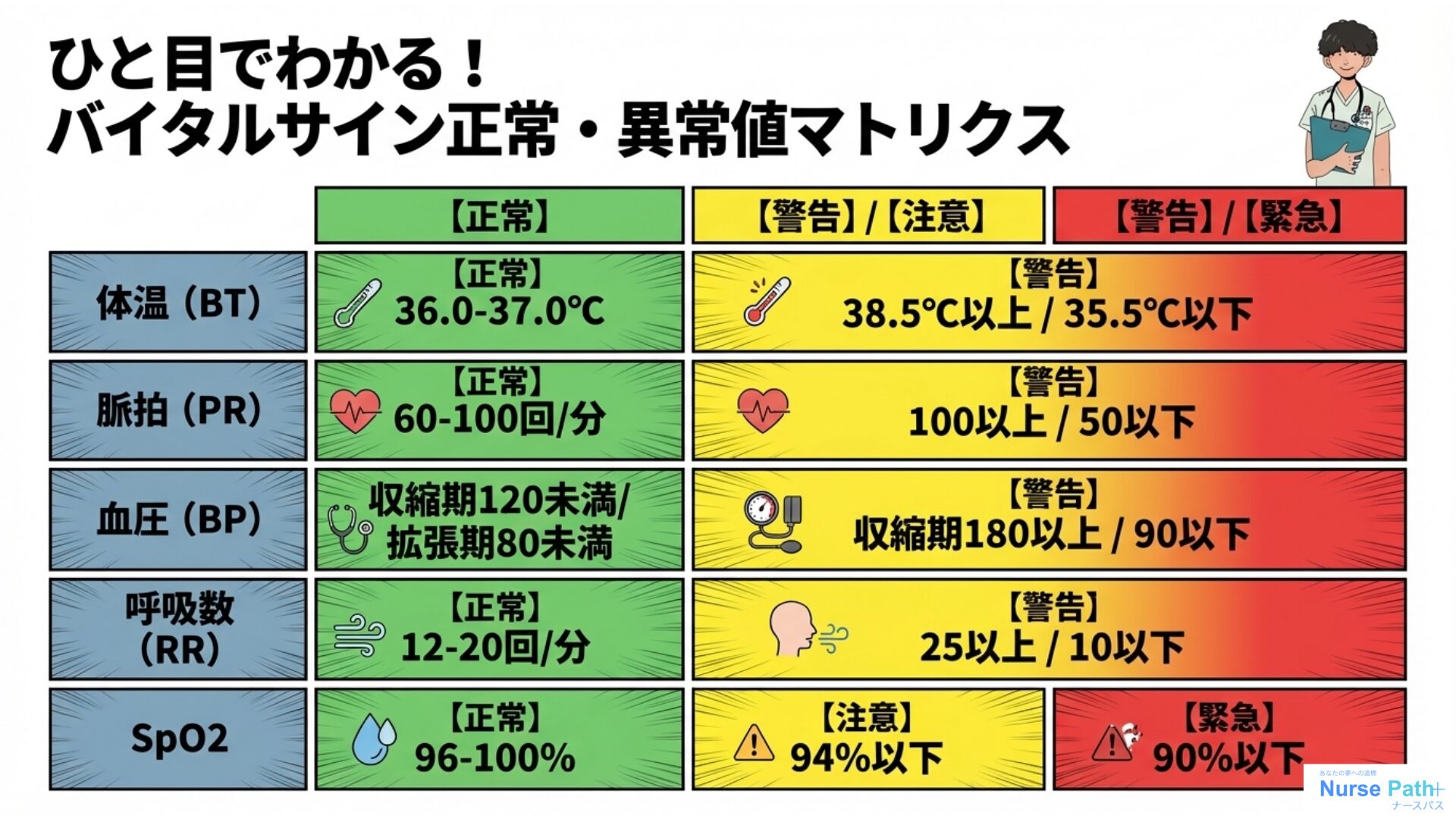
バイタルサインの正確な測定と読み方|報告に必要な知識を総まとめ

ISBARCのSで「事実・数値をトップに持ってくる」と言ったけど、その数値が不正確やったら意味がないよね。
正確なバイタルサインを測って、それを的確に報告できて初めてISBARCが活きるんやで!ここではバイタルサインの基準値と正確な測定のポイントを確認しよう。
バイタルサイン5項目の基準値一覧
| 項目 | 基準値(成人) | 要注意の目安 | 測定のコツ |
|---|---|---|---|
| 体温 | 36.0〜37.0℃ | 38.0℃以上 / 35.0℃以下 | 腋窩で正確に測る。前回との比較が大事 |
| 脈拍 | 60〜100回/分 | 100以上(頻脈)/ 60未満(徐脈)・不整 | 左右同時に触れる(左右差・リズムの確認)。不整脈の早期発見に重要 |
| 血圧 | 収縮期 120mmHg未満 拡張期 80mmHg未満 |
収縮期 80以下(ショック) 160以上(要注意) |
橈骨動脈触知で80以上、頸動脈触知で60以上と概算判断できる |
| 呼吸数 ★ | 12〜20回/分 | 10回以下は要注意! | 遠くからでも視覚的に確認できる唯一のバイタル。胸の上がりを1分間カウントする |
| SpO₂ | 95%以上 | 94%以下(ただし 患者の基準値で判断) |
マニキュア・末梢循環不全・低体温・震えがある場合は耳たぶで測定。最低15秒待って数値を安定させる |
「死んだバイタル」と呼ばれる呼吸数をなぜ最重視するのか?

バイタルサインの中で最も重要視されながら、最も見落とされているのが「呼吸数」なんやで。
「死んだバイタル」とも呼ばれているけど、なぜ呼吸数がそれほど大事なのか整理しておこう。
| なぜ呼吸数が最重要か? | 理由 |
|---|---|
| ①遠くからでも視覚で確認できる | 体温・脈拍・血圧は測定器具が必要だが、呼吸は遠くから胸の動きを見るだけで判断できる |
| ②全身状態の変化を早期反映する | 体温・脈拍・血圧・SpO₂が乱れてくる時、呼吸数の乱れが最初に出やすい |
| ③体の根源的な機能に直結 | 呼吸→酸素取り込み→ヘモグロビンが酸素を運搬→全細胞へ。生命維持の根本に関わる |
呼吸数 10回/分以下は急変のサイン!急変が起こりやすいタイミングは朝方・夜間が多い。呼吸数が10回/分以下になったら要注意。必ずすぐに報告しよう。SpO₂だけに頼らず、呼吸数を必ず目で確認する習慣をつけることが大事!
SpO₂測定の落とし穴と正しい判断の方法
SpO₂の測定では、数値の「正常・異常」をただ基準値と比べるだけではあかんねん。ここが国試にも実習にも大事なポイントやで。
「その人のSpO₂ベースライン」で判断する
例えば、SpO₂ 94%は異常?正常?
一般的な基準では「95%未満は要注意」だけど——COPD(慢性閉塞性肺疾患)の患者さんでは、SpO₂ 94%で酸素1〜0.5L/分でキープしている場合も普通にあるねん。
つまり、その人にとっての正常値は何かを知っておくことが大事やねん。患者さんを受け持ったら、前回の値と比べてどう変化したか(トレンド)を把握しておこう。
| 状況 | 対応・判断のポイント |
|---|---|
| マニキュア・ネイルがある | 正確に測れない場合あり。耳たぶで測定する |
| 末梢循環不全・低体温 | 末梢での測定値が低くなりやすい。耳たぶで再測定 |
| 体が震えている | 測定値が安定しない。最低15秒は待ってから読む |
| COPDなど慢性疾患 | その患者さんのベースラインを確認する。94%でも正常の場合あり |
報告のタイミング3つ「いつ報告するのか」を覚えよう
バイタルサインを測ったとき、「これって報告していいのかな?」って迷うことがあると思う。実は報告すべきタイミングには明確なサインがあるんやで。
【ここにパワポ画像⑤を挿入:報告タイミング3パターンのスライド】
🚨 このとき迷わず報告しよう!
- 客観的異常値:基準値から外れた数値が出たとき
- トレンド変化:前回と比べて数値が大きく変化したとき(例:昨日SpO₂ 98%→今日94%)
- 患者さんが「いつもと違う」と言ったとき:患者さん自身が一番自分の体を知っている。「なんか変な感じがする」「気持ち悪い」は要注意サイン
- 自分が「なんかおかしい」と感じたとき:直感も立派な臨床観察。迷わず声を出そう

バイタルサインのポイントまとめ
- 呼吸数が最重要バイタル。10回/分以下は即報告
- SpO₂は「その患者さんの基準値」と比べて判断する(COPDなど慢性疾患は要注意)
- マニキュア・震え・末梢循環不全があるときは耳たぶで測定する
- 患者さんが「いつもと違う」と言ったとき・自分が「なんかおかしい」と感じたときは迷わず報告
- 報告するのは異常値・トレンド変化・自覚症状の3パターンが目安
呼吸音(副雑音)の聴き方と報告のコツ|断続性・連続性の見極め方
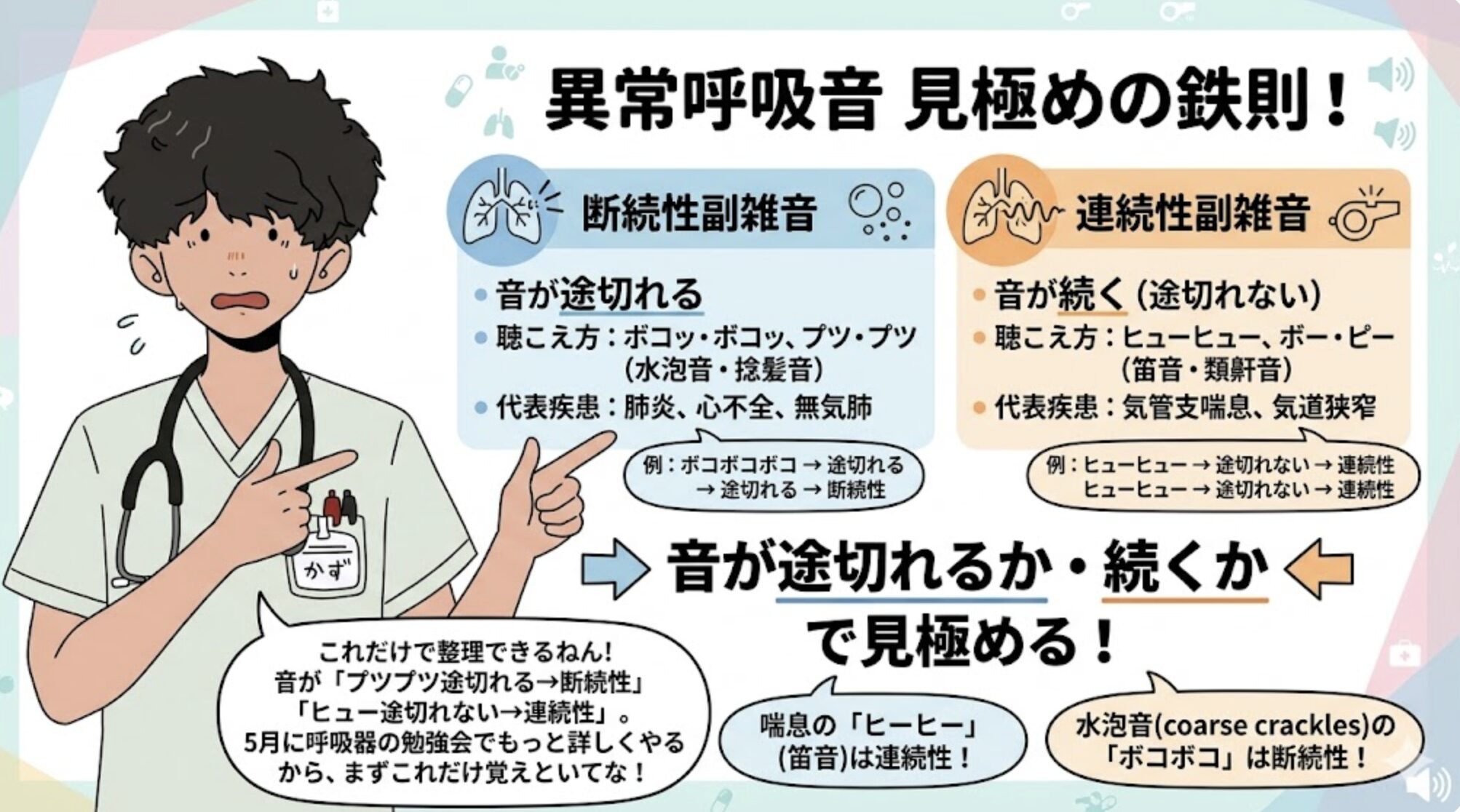
「肺音を聴いたけど、これって正常なの?異常なの?報告の言葉がわからない…」
実習で一番困る聴診のポイントを整理するで。正しく報告するためには、音の種類を区別できることが最初のステップやねん。

まずここを覚えよう!呼吸音の2分類
副雑音(異常な呼吸音)は大きく2種類に分けられる。この見極めが第一歩やで。
| 分類 | 音の特徴 | 聴こえ方のイメージ | 代表的な疾患・状態 |
|---|---|---|---|
| 断続性 副雑音 |
音が途切れる | 「ボコッ・ボコッ」 「プツ・プツ」 (水泡音・捻髪音) |
肺炎、心不全による肺水腫、無気肺など。臨床で最もよく出会うのが水泡音 |
| 連続性 副雑音 |
音が続く | 「ヒューヒュー」 「ボー・ピー」 (笛音・類鼾音) |
気管支喘息(笛音)、気道狭窄、慢性気管支炎など |
【判断の鉄則】音が「途切れるか・続くか」だけで見極める
最初は難しく感じるかもしれないけど、実は1つの基準で判断できるんやで。
🎵 見極めの鉄則
- 音が途切れる → 断続性副雑音(例:ボコボコボコ → 途切れる → 断続性)
- 音が途切れない → 連続性副雑音(例:ヒューヒュー → 途切れない → 連続性)
- 喘息の「ヒーヒー」という笛音(wheeze)は音が途切れないから連続性
- 水泡音(coarse crackles)は「ボコボコ」と途切れるから断続性

「エア入り良好」は記録上間違い?正しい表現と報告のコツ
看護師が「エア入り良好」や「AID(air entry adequate)」という言葉を使うのを聞いたことない?
実はこの「エア入り良好」は記録上は正式な表現ではないと言われているんやで。でも臨床では広く使われている。
正式には「左右差なし」という表現を使うのが正しい。先生に報告するときに「AID良好です」と言ったら「何それ?」と言われることもあるので注意してな。
| 確認すること | 正しい報告の言い方 |
|---|---|
| 左右の肺に均等に空気が入っているか | 「呼吸音 左右差なし」 |
| 異常な副雑音(断続性)が聴こえる | 「右下葉に水泡音(断続性副雑音)聴取」 |
| 異常な副雑音(連続性)が聴こえる | 「両肺野に笛音(連続性副雑音)聴取」 |
呼吸音の報告例(ISBARC Sに組み込む)
📋 呼吸音の報告例(ISBARCのSに組み込む)
バイタルサイン:体温36.8℃、脈拍88回/分・整、血圧128/76mmHg、呼吸数22回/分、SpO₂ 92%。
右下葉に水泡音(断続性副雑音)を聴取。咳嗽・喀痰の増加あり。SpO₂は昨日98%から今日92%へ低下しています。
→ このように「呼吸数 + SpO₂の変化 + 呼吸音の所見」をセットで報告すると、先生や先輩にすぐ状況が伝わる!
まとめ|ISBARC報告・バイタルサイン・呼吸音 3つを組み合わせて自信を持って報告しよう

今回の内容をぎゅっとまとめると、こういうことやねん。
全体まとめ
- NG報告の原因は「主観のみ・数値なし・結論が後回し」の3つ
- ISBARCの型を使えば、誰でも的確な報告ができる。学生は全ステップを練習しよう
- 報告の鉄則は「結論(何が起きているか)を最初に」。これだけで相手に伝わりやすくなる
- バイタルサインで最重要なのは呼吸数(10回/分以下は即報告)
- SpO₂はその患者さんの基準値(トレンド)と比較して判断する
- 呼吸音の副雑音は「音が途切れるか(断続性)・続くか(連続性)」で見極める
- 「なんかおかしい」という直感も報告すべき重要なサイン

アセスメントに自信をつけるには解剖生理の理解が土台になる
「脳梗塞が疑われます」「出血リスクが高い」——こんなアセスメントをすっと言えるようになるには、解剖生理の知識が土台になるんや。
なぜ呼吸数が大事なのかも、ヘモグロビンが酸素を運搬する仕組みを知っているから理解できる。なぜCOPDの患者さんのSpO₂が低くても酸素を増やしたらいけないのかも、解剖生理があってこそ理解できるねん。

報告が上手くなるための近道は、解剖生理の理解 × ISBARCの型の練習の掛け合わせ。この2つを一緒に鍛えていこう。
国試でもよく出る!ISBARC・バイタルサイン関連の頻出ポイント
| テーマ | 国試・実習での重要ポイント |
|---|---|
| 呼吸数の基準値 | 成人12〜20回/分。10回以下は徐呼吸で要注意 |
| SpO₂の解釈 | 基準値95%以上だが、疾患によって個人の基準値が異なる(COPD等) |
| 水泡音の分類 | 断続性副雑音に分類。心不全・肺炎で出現 |
| 笛音(wheeze)の分類 | 連続性副雑音に分類。気管支喘息・気道狭窄で出現 |
| SBARの起源と目的 | 医療現場のコミュニケーション標準化のためのフレームワーク |
最後にひとつ大事なこと報告は患者さんの命を守るための行為やねん。完璧じゃなくていい。間違えてもいい。ただ、「何かおかしい」と思ったら必ず声に出す。それが看護師として一番大事なことやで。




コメント